Nossos diferenciais
Temos as melhores opções de planos de saúde para você e sua família.
Parcelamento das despesas
Débitos em conta corrente na folha de pagamento
Utilização da Rede Credenciada ou utilização do Regime de Livre Escolha–reembolso (ressarcimento de acordo com as tabelas Camed)
Cobertura mais ampla que a dos planos de mercado
Eventos que não compõem a Proteção Financeira
Documentos para adesão
Associado – Termo de Adesão ao Plano Natural Emp,
devidamente assinado e abonado pelo empregador (pelo Desenvolvimento Institucional
da Camed ou Capef e em caso de funcionário do BNB, pelo gerente da agência),
cópia do RG, CPF e Comprovante de Endereço.
Cônjuge – Termo de adesão ao Plano
Natural Emp, assinado pelo associado, envio das cópias do RG, CPF e Certidão de
casamento civil (não válidos para casamento religioso).
Companheiro(a) – Termo de Adesão ao Plano
Natural Emp, assinado pelo associado, declaração de tempo de convivência,
constando o estado civil de cada um, com firma reconhecida dos declarantes,
cópia do RG e CPF.
Dependentes – Termo de Adesão ao Plano
Natural Emp, assinado pelo associado, cópia do RG e CPF, no caso de menores deverá
ser apresentado certidão de nascimento e o CPF.
Menor Adotado – Termo do Plano Natural Emp,
certidão nascimento com a filiação do(a) associado(a) titular e comprovante de
endereço.
Menor sob Tutela ou Curatela – Termo do Plano Natural Emp, devidamente preenchido e assinado pelo representante legal, bem como, apresentado o documento da representação legal válido, juntamente com cópias do RG e CPF do responsável.

Informações adicionais
Temos as melhores opções de planos de saúde para você, sua família. Simule agora ou marque uma conversa.
Contribuições e taxas
Associados contribuem com 2,5% sobre os rendimentos brutos, além da taxa de proteção financeira.
Dependentes têm uma contribuição conforme a tabela vigente, acrescida da Taxa de Proteção Financeira por dependente inscrito.
Os beneficiários dos planos da Camed Saúde são responsáveis por uma Participação Financeira de 25% sobre os serviços médicos, hospitalares e correlatos utilizados.
Canais de atendimento
Estamos prontos para atender o seu contato.

Atendimentos Presenciais
Clique aqui

Central de atendimento ao beneficiário
0800 704 7886

Central de atendimento ao prestador
4004 2323 (Capitais) | 0800 970 8778 (Interiores)

Fale conosco
Clique aqui
Ouvidoria
Clique aqui

Clique aqui
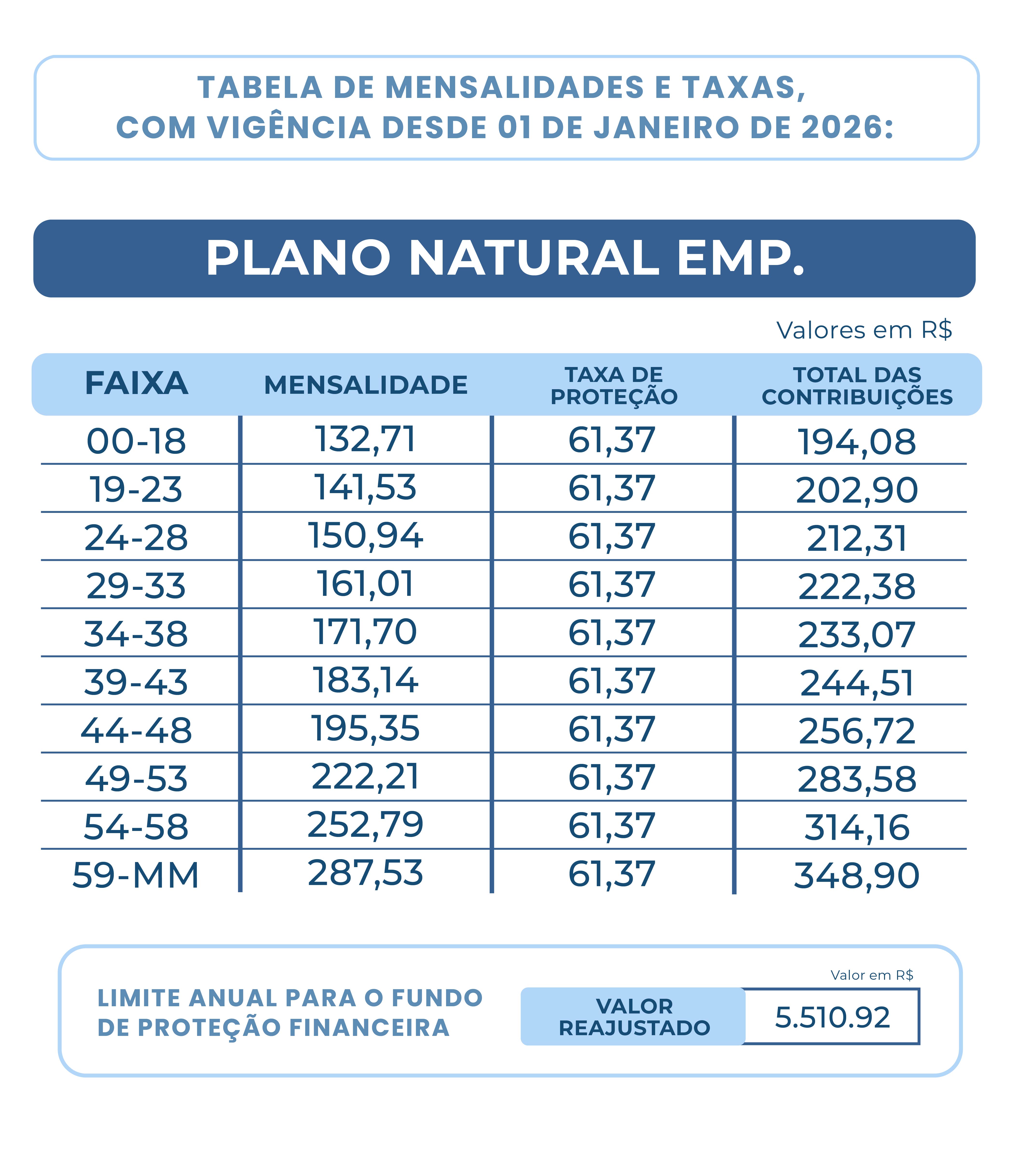
Eventos que não compõem a Proteção Financeira
Proteção Financeira de R$ 5.510,92 sobre a Participação Financeira para os eventos, como exames especializados, internações etc.
Obs: Todo e qualquer procedimento que não esteja explicitado no Rol de Procedimentos não comporá a Proteção Financeira.
Adesão ao Plano - Titular
Adesão ao Plano - Dependente
Quem pode aderir?
- Associados (funcionários ou ex-funcionários do Banco do Nordeste do
Brasil, da Capef e da Camed Saúde, ou membros da Diretoria do BNB, durante a vigência
do mandato) – nos termos do contrato.
Poderão ser inscritos como DEPENDENTE
NATURAL do ASSOCIADO, uma dentre as pessoas abaixo, desde que não seja
funcionário(a) de entidade patrocinadora – BNB, CAPEF e CAMED SAÚDE:
- Cônjuge ou companheiro (a) de união estável/escritura pública,
inclusive os do mesmo sexo;
- Filhos, incluídos os adotivos, ou enteados solteiros menores de
vinte e um anos de idade;
- Filhos, incluídos os adotivos, ou enteados solteiros a partir de
vinte e um anos de idade e menores de vinte e quatro anos de idade,
cursando o 3º grau ou equivalente;
- Filhos ou enteados solteiros maiores de vinte e um anos
incapacitados permanentemente para o trabalho;
- Menor sob tutela ou curatela.
Portabilidade
O que é a Portabilidade?
É a troca de plano de saúde sem a necessidade de cumprir novos períodos de Carência ou Cobertura Parcial Temporária (CPT)
Quais os documentos necessários para
efetivar a Portabilidade?
– Comprovante dos 3 últimos meses de pagamento do
plano ou declaração da operadora do plano de origem ou do contratante
informando que o beneficiário está em dia com as mensalidades
– Relatório de Compatibilidade¹ (documento retirado
no site da ANS)
– Declaração do tempo de plano emitida pela operadora de origem
Informações importantes:
– O plano de origem deve estar ativo²;
– Um dos quesitos analisados é se o proponente é
elegível para aderir o plano da Camed;
– A primeira portabilidade deve obedecer o tempo de
2 anos na operadora de origem ou 3 se cumprido Cobertura Parcial Temporária
para Doença e Lesão Preexistente.
¹Salvo se seu plano de origem for coletivo
empresarial; plano que não possui valor de mensalidade fixo; portabilidades
especiais e extraordinárias; e nas situações específicas de portabilidade por
extinção do vínculo do beneficiário.
²Salvo nas situações específicas de portabilidade
por extinção do vínculo do beneficiário.
De
posse dessas informações, enviar para o e-mail cadastroautogestao@camed.com.br,
juntamente com o Termo de Adesão. A Camed analisará o pedido, para conferir se
os quesitos estão sendo atendidos.
Termos e conceitos da saúde suplementar
Planos individuais ou familiares: São
aqueles contratados diretamente pelo beneficiário, com ou sem seu grupo familiar.
Planos de saúde coletivos: Se
dividem em empresarial e coletivo por adesão. Os empresarias são contratados em
decorrência de vínculo empregatício para seus funcionários. Os coletivos por
adesão são contratados por pessoa jurídica de caráter profissional, classista
ou setorial para seus vinculados (associados ou sindicalizados, por exemplo).
Na contratação destes planos pode haver a participação de Administradoras de
Benefícios.
Tanto os planos individuais quanto os
planos coletivos são regulados pela ANS e devem cumprir as exigências
do órgão regulador com relação à assistência prestada e à cobertura
obrigatória. Veja as particularidades de cada tipo:
|
|
Plano Individual ou Familiar |
Plano Coletivo por Adesão |
Plano
Coletivo Empresarial |
|
Quem pode ingressar em um plano de saúde? |
Qualquer indivíduo. |
Indivíduo
com vínculo à pessoa jurídica por relação profissional, classista ou setorial. |
Indivíduo
com vínculo a pessoa jurídica por relação empregatícia
ou estatutária. |
|
Carência |
Até 24 horas para
urgência
e emergência*;
180 dias para demais casos (por exemplo,
internação); e 300 dias para o parto a termo. |
Não há carência para
indivíduos que
ingressarem no plano em até 30 dias da
celebração
do contrato coletivo; não há
carência para novos filiados
que ingressarem no plano em até 30 dias do primeiro
aniversário do contrato após a sua
filiação; a aplicação de carência, quando
houver, segue as regras do plano individual. |
Não há carência para
indivíduos que
ingressarem no plano em até 30 dias da
celebração
do contrato ou da vinculação a pessoa jurídica, em
contratos com 30 ou mais
indivíduos;
a aplicação de carência, quando houver, segue as regras do plano individual. |
|
Cobertura parcial temporária (CPT) em caso de doença ou lesão
preexistente (DLP)** |
Por até dois anos, a partir da data de ingresso no plano, a operadora
poderá suspender a cobertura de procedimentos de alta complexidade, leitos de
alta |
Por até dois anos, a partir da data de ingresso no plano, a operadora
poderá suspender a cobertura de procedimentos de alta complexidade, leitos de
alta |
Não poderá haver suspensão
temporária da
cobertura de procedimentos de alta
complexidade, leitos de alta tecnologia e procedimentos
cirúrgicos
em |
|
|
tecnologia
e procedimentos cirúrgicos para DLP. |
tecnologia
e procedimentos cirúrgicos para DLP. |
contratos com 30 ou
mais indivíduos, quando o
indivíduo ingressar no plano em até 30 dias da
celebração
do contrato ou da vinculação à pessoa jurídica. |
|
|
Rescisão operadora: |
pela |
A operadora poderá rescindir o contrato em caso de fraude ou por não
pagamento de mensalidade a partir de 60 dias consecutivos ou não, nos últimos
doze meses de vigência do contrato. O consumidor deve ser notificado até o
50º dia da inadimplência |
A operadora poderá rescindir o contrato desde que haja previsão
contratual e que valha para todos os associados. O beneficiário poderá
ser
excluído individualmente pela operadora em caso de fraude, perda de vínculo
com a pessoa jurídica contratante, ou por não pagamento.
O contrato coletivo
somente pode ser rescindido
imotivadamente após a vigência do período de doze meses. A notificação deve
ser feita com 60 dias de antecedência. |
A operadora poderá rescindir o contrato desde que haja previsão em
contrato e que valha para todos os associados. O beneficiário poderá
ser
excluído individualmente pela operadora em caso de fraude, perda de vínculo
com a pessoa jurídica contratante, ou por não pagamento.
O contrato coletivo
somente pode ser rescindido
imotivadamente após a vigência do período de doze meses. A notificação deve
ser feita com 60 dias de antecedência. |
|
Reajuste:*** |
Reajuste anual e limitado a índice divulgado pela ANS. Nos planos
exclusivamente odontológicos o índice de reajuste deve estar estabelecido no
contrato. *** |
Reajuste negociado entre a operadora e a pessoa jurídica de acordo com
as regras estabelecidas no contrato; reajuste único para agrupamento de
contratos com menos de 30 vidas. *** |
Reajuste negociado entre a operadora e a pessoa jurídica de acordo com
as regras estabelecidas no contrato; reajuste único para agrupamento de
contratos com menos de 30 vidas. *** |
|
* Para maiores informações leia Resolução CONSU 13
de 03 de novembro de 1998;
** Para maiores informações leia a Carta de Orientação ao Beneficiário, instituída pela Resolução Normativa – RN 558/2022;
*** Incide o reajuste por mudança de faixa etária
em todos os tipos de planos, conforme previsto em contrato.” (NR)